Μελάνωμα: νεότερα δεδομένα
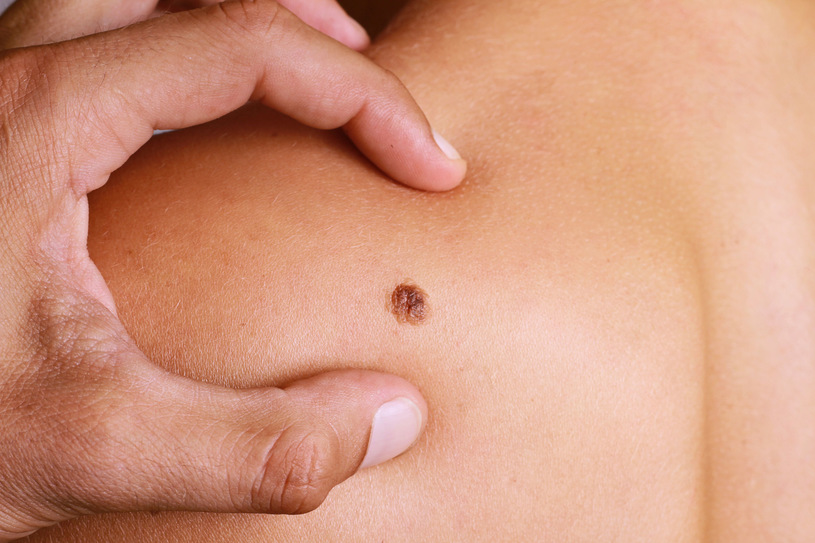
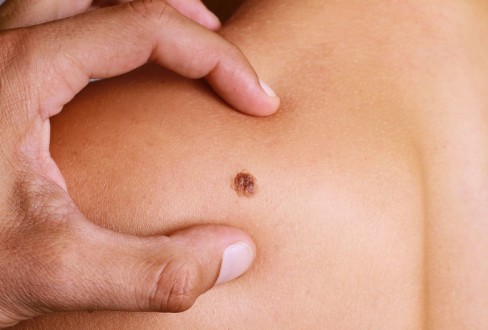
Το μελάνωμα είναι κακοήθης όγκος των μελανοκυττάρων. Απαντάται στο δέρμα και στους βλεννογόνους συχνότερα δε στο πρόσωπο και στα κάτω άκρα. Το κακόηθες μελάνωμα προσβάλλει κυρίως τις γυναίκες και εμφανίζεται μεταξύ 20-70 ετών.
Παράγοντες κινδύνου για εμφάνιση μελανώματος αποτελούν οι μελαγχρωματικοί σπίλοι, η ηλικία, η έκθεση στην ηλιακή ακτινοβολία.
Το ενδιαφέρον στην αντιμετώπιση του μελανώματος του δέρματος αυξάνεται συνεχώς λόγω της αύξησης της συχνότητάς του και της πιθανής αιτιολογικής συσχέτισής του με την ηλιακή ακτινοβολία.
Η συχνότητα εμφάνισης του διηθητικού μελανώματος στις ΗΠΑ το 1988 ήταν 18,3 νέες περιπτώσεις ανά 100.000 λευκούς άρρενες και 13 νέες περιπτώσεις ανά 100.000 λευκές γυναίκες. Η επίπτωση του διηθητικού μελανώματος στην Ν. Ζηλανδία (Auckland) είναι η υψηλότερη στον κόσμο και αντιστοιχεί σε 56,2 νέες περιπτώσεις ανά 100.000 κατοίκους κατ’ έτος. Ακολουθεί η Αυστραλία με 28,9 /100.000 στους άρρενες και 25,3 /100.000 στις γυναίκες, νέες περιπτώσεις. Την χαμηλότερη επίπτωση την συναντάμε στους πληθυσμούς της Ασίας, δηλαδή στην Κίνα, Ινδία, Ιαπωνία και Σιγκαπούρη. Η παγκόσμια επίπτωση του μελανώματος το 2000 ήταν 2,4 νέες περιπτώσεις ανά 100.000 στους άρρενες και 2,21 ανά 100.000 στις γυναίκες. Λόγω της ευαισθητοποίησης ιατρών και κοινού, η διάγνωση του μελανώματος γίνεται σε πιο πρώιμο στάδιο και ως εκ τούτου οι θάνατοι από μελάνωμα παρέμειναν σταθεροί παρά την αύξηση της επίπτωσης του.
Η εναλλαγή των μελαγχρωματικών σπίλων πιστεύεται ότι οφείλεται κυρίως σε χρόνιους ερεθισμούς (τριβή, ξύρισμα, χτυπήματα, εκδορές) καθώς και σε λανθασμένες θεραπευτικές επεμβάσεις.
Τα κριτήρια προς διάγνωση του κακοήθους μελανώματος είναι:
I. Αιφνίδια εμφάνιση μελαγχρωματικής βλάβης με ταχεία ανάπτυξη.
II. Μεταβολή στο χρώμα υπάρχουσας μελάγχρωσης ή σπίλου.
III. Εμφάνιση φλεγμονώδους χαρακτήρα της βλάβης.
IV. Αιφνίδια εμφάνιση οζώδους βλάβης σε προϋπάρχοντα επίπεδο σπίλο.
V. Βραδέως αναπτυσσόμενη κατ’ επιφάνεια βλάβη με αλλαγές απόχρωσης.
VI. Εξέλκωση, αιμορραγία, πόνος, αίσθημα τάσης και κνησμός προϋπάρχοντος σπίλου
VII. Εμφάνιση μικρών δορυφόρων ογκιδίων μαύρου χρώματος πέριξ του πρωτογενούς όγκου.
Η μοναδική αποτελεσματική θεραπεία για ασθενείς με τοπικό μελάνωμα του δέρματος με ή χωρίς επιχώριους λεμφαδενικές μεταστάσεις παραμένει η χειρουργική. Η χειρουργική αντιμετώπιση του μελανώματος εξελίχθηκε τα τελευταία 150 έτη. Η πρόοδος στη γνώση της βιολογίας και της φυσικής ιστορίας του νεοπλάσματος, προσέφεραν στην μεταβολή αυτή. Τις τελευταίες δεκαετίες, η χειρουργική αντιμετώπιση του μελανώματος έχει γίνει λιγότερο ακρωτηριαστική και η ιδανική θεραπεία εξατομικεύεται για κάθε ασθενή. Η διάγνωση του μελανώματος απαιτεί την ιστολογική εξέταση της δερματικής βλάβης. Στην διαγνωστική προσέγγιση βλάβης ύποπτης για μελάνωμα χρειάζεται να γίνει μια βιοψία εκτομής (excisional biopsy), ώστε να σταλεί το παρασκεύασμα για ιστολογική εξέταση. Γενικώς, η παρακέντηση για κυτταρολογική (FNA), η μερική κυκλική βιοψία (punch biopsy) και η βιοψία μικρού τμήματος της βλάβης (incisional biopsy), δεν ενδείκνυνται.
Οι λόγοι για την προτίμηση της βιοψίας εκτομής είναι πολλοί. Δίνει στον παθολογοανατόμο τη δυνατότητα να μελετήσει ολόκληρη τη βλάβη για να τεκμηριώσει τη τελική του διάγνωση.
Η ατελής εκτομή μπορεί να επηρεάσει την εκτίμηση σημαντικών προγνωστικών ιστολογικών παραγόντων, όπως το βάθος διήθησης κατά Breslow, το επίπεδο διήθησης κατά Clark, την παρουσία λεμφαγγειακής ή αγγειακής διήθησης και την παρουσία λεμφοκυτταρικής αντίδρασης. Άλλο ένα μειονέκτημα της μερικής βιοψίας είναι ότι η διατομή της βλάβης μπορεί να δημιουργήσει διασπορά των κακοηθών κυττάρων κατά βάθος. Σε μερικές περιπτώσεις όμως, θα μπορούσε κανείς να επιχειρήσει μια από τις μεθόδους μερικής βιοψίας, όπως σε μεγάλες βλάβες, για λειτουργικούς ή αισθητικούς λόγους όπως και σε υποψία υπονυχίου μελανώματος.
Η μέθοδος αυτή δεν έχει ανεπιθύμητη επίδραση στην πρόγνωση όταν η οριστική ριζική εγχείρηση ακολουθήσει εντός 4 έως 6 εβδομάδων. To 1857, o William Norris περιέγραψε για πρώτη φορά τη θεωρία της ευρείας εκτομής του πρωτοπαθούς μελανώματος για την αποφυγή υποτροπής. Το 1907, ο William Sampson Handley ανέδειξε λεμφαγγειακές οδούς από το πρωτοπαθές μελάνωμα, τις οποίες τα κακοήθη κύτταρα διαπέρασαν τοπικώς. Βασίζοντας την παρατήρηση αυτή σε μόνο λίγα περιστατικά, πρότεινε ευρεία εκτομή σε κάθε περίπτωση μελανώματος.
Η οριστική τοπική χειρουργική αντιμετώπιση του μελανώματος είναι διαφορετική από αυτή των άλλων κακοηθειών του δέρματος, όπως το ακανθοκυτταρικό και το βασικοκυταρρικό καρκίνωμα. Ο λόγος είναι η δυνητική παρουσία δορυφόρων εστιών που δεν αναγνωρίζονται κλινικώς. Οι δορυφόρες εστίες εντοπίζονται δίπλα από πρωτοπαθή βλάβη. Ως εκ τούτου, η συμπληρωματική εκτομή χρειάζεται να ακολουθήσει την αρχική διαγνωστική εκτομή της βλάβης.
Όπως στην περίπτωση της διαγνωστικής βιοψίας, η οριστική εκτομή μπορεί να γίνει υπό τοπική αναισθησία, αλλά η χορήγηση γενικής αναισθησίας με εισαγωγή στο νοσοκομείο ενδείκνυται συνήθως, όταν προβλέπεται πλαστική αποκατάσταση, για να καλυφθεί το έλλειμμα δέρματος. Η κατεύθυνση της ελλειψοειδούς τομής γίνεται όπως η κατεύθυνση της διαγνωστικής εκτομής. Στην τοπική αντιμετώπιση του πρωτοπαθούς εντοπισμένου μελανώματος, οι πρωταρχικοί στόχοι είναι η αποφυγή τοπικής υποτροπής και η βελτίωση της επιβίωσης. Θεωρητικά, στην περίπτωση in situ μελανώματος δεν πρόκειται να παρουσιασθεί τοπική υποτροπή μετά την πλήρη διαγνωστική εκτομή και η απόσταση από τη βλάβη μέχρι τα χειρουργικά όρια δεν επηρεάζει την πρόγνωση. Εν τούτοις, στην πράξη συνιστάται από τις περισσότερες ομάδες ερευνητών, όριο ελεύθερο μακροσκοπικής νόσου τα 5 χιλ., για περισσότερη ασφάλεια. Η πιθανότητα και η απόσταση των δορυφόρων (μικρο)εστιών αυξάνονται με την αύξηση του βάθους διήθησης του μελανώματος κατά Breslow.
Tο κλασσικό όριο των 5 εκ. πέριξ της βλάβης που είχε καθιερωθεί από την αρχή του προηγούμενου αιώνα, έχει εγκαταλειφθεί τις τελευταίες δεκαετίες μετά τη δημοσίευση σημαντικών μελετών.
Σήμερα προτείνεται πιο περιορισμένη συμπληρωματική εκτομή. Φαίνεται πως στις προοπτικές τυχαιοποιημένες μελέτες, η πιο περιορισμένη εκτομή εντοπισμένου μελανώματος, δεν σχετίζεται με στατιστικώς σημαντική μείωση της συνολικής επιβίωσης ή αύξηση της πιθανότητας υποτροπής. Η μείωση της έκτασης της συμπληρωματικής εκτομής συνοδεύεται με μείωση της ανάγκης πλαστικής αποκατάστασης με μόσχευμα, μείωση του χρόνου παραμονής στο νοσοκομείο και μείωση του κόστους θεραπείας.
Τις τελευταίες δεκαετίες, η χειρουργική αντιμετώπιση του μελανώματος έχει γίνει λιγότερο ακρωτηριαστική. Η διάγνωση τεκμηριώνεται με βιοψία εκτομής της ύποπτης βλάβης και μόνο σε εξαιρετικές περιπτώσεις με τη μερική βιοψία.
Στην περίπτωση μελανώματος χρειάζεται να ακολουθεί συμπληρωματική εκτομή της περιοχής για τη μείωση πιθανότητας τοπικής υποτροπής. Για την οριστική θεραπευτική εκτομή, η απαραίτητη ελάχιστη απόσταση των ορίων μακροσκοπικά υγιούς ιστού πέριξ του μελανώματος, καθορίζεται ανάλογα με το βάθος διήθησης. Σήμερα προτείνεται πιο περιορισμένη συμπληρωματική εκτομή, η οποία δεν υπερβαίνει τα 2εκ. Φαίνεται πως στις προοπτικές τυχαιοποιημένες μελέτες η πιο περιορισμένη εκτομή εντοπισμένου μελανώματος δε σχετίζεται με στατιστικώς σημαντική αύξηση της πιθανότητας υποτροπής ή μείωση της συνολικής επιβίωσης.
Η μείωση της έκτασης της συμπληρωματικής εκτομής συνοδεύεται με μείωση της ανάγκης πλαστικής αποκατάστασης με μόσχευμα, μείωση του χρόνου παραμονής στο νοσοκομείο και μείωση του κόστους θεραπείας.
Σήμερα, όσον αφορά στα όρια εκτομής συνιστάται:
• Διαγνωστική βιοψία εκτομής με όριο 2χιλ.
• Θεραπευτική εκτομή μελανώματος in situ με όριο 5χιλ.
• Θεραπευτική εκτομή μελανώματος πάχους <1χιλ. με όριο 1εκ. • Θεραπευτική εκτομή μελανώματος πάχους 1 έως 2χιλ. με όριο 1-2εκ. • Θεραπευτική εκτομή μελανώματος πάχους >2χιλ. με όριο 2εκ.
Η οριστική εκτομή περιλαμβάνει και όλο τον υποδόριο ιστό. Μόνο στις θέσεις που ο υποδόριος ιστός είναι πολύ λεπτός και η περιτονία αποκαλύφθηκε κατά τη διαγνωστική εκτομή, αφαιρείται και αυτή κατά τη θεραπευτική εκτομή.
Μερικές ειδικές περιπτώσεις χρειάζονται ιδιαίτερη αντιμετώπιση, όπως η εντόπιση στο πρόσωπο ή στα δάκτυλα και η περίπτωση δεσμοπλαστικού ή νευροτρόπου μελανώματος.